Les traitements anti-rejet
Le mécanisme de rejet d'un organe greffé repose sur des cellules : les lymphocytes T, les "soldats" du système immunitaire. Leur rôle est de défendre notre organisme en détruisant les corps étrangers, les virus, les bactéries mais aussi tout ce qui lui est extérieur comme les organes greffés, ce qui peut aboutir à un rejet.
On connaît depuis longtemps des substances permettant de réduire l'agressivité du système immunitaire. Les premiers médicaments utilisés sont les corticoïdes (anti-inflammatoires). Malheureusement leur emploi entraîne des effets secondaires qui en limitent l'usage. Leur association avec l'azathioprine* permit de réduire son dosage sans réduire son efficacité.
Aujourd'hui, les médecins disposent de plusieurs molécules. Ces médicaments vont agir à différents niveaux des réactions immunitaires pour en limiter l'expansion. Ce sont les immunosuppresseurs.
Peu de progrès ont été réalisés au cours de ces dernières années dans ce domaine mais des chercheurs s'y intéressent. Actuellement, plusieurs laboratoires pharmaceutiques étudient de nouvelles molécules qui seront tout autant efficace, mais moins toxiques.
Les régulateurs :
Grâce aux progrès de la recherche, les scientifiques ont trouvés un nouveau moyen pour éviter le rejet des organes greffés : les régulateurs. Ce sont des cellules de notre organisme permettant de freiner l'action des lymphocytes T et donc de limiter le risque de rejet.
En 2014, des chercheurs de l'Inserm ce sont intéressés à ces régulateurs. Ils ont travaillés sur des souris qui ont précédemment reçu une greffe de peau afin de mettre au point une stratégie alternative aux traitements anti-rejet classiques. L'intérêt de leur méthode, c'est qu'elle repose sur deux médicaments déjà autorisés chez l'homme pour le traitement d'autres maladies. José Cohen, coordinateur du centre d'investigation clinique en biothérapie à l'Inserm U959 nous explique l'expérience : "Dans un premier temps, on a testé une molécule qui s'appelle l'interleukine 2 dont on sait qu'elle peut augmenter le nombre de régulateurs. On s'est rendu compte en testant cette stratégie seule, que l'effet thérapeutique était limité et que les greffons n'étaient pas acceptés. On a donc eu l'idée d'essayer d'augmenter l'effet de l'interleukine 2 en ajoutant une autre molécule : la rapamycine. Et l'association de ces deux molécules permet à la fois l'augmentation des régulateurs et le contrôle des lymphocytes T et donc aboutir au non rejet de la greffe".
Actuellement, plusieurs laboratoires pharmaceutiques s'emploient à rechercher de nouvelles molécules. Ces molécules en développement sont encore plus spécifiques, neutralisant de nouvelles cibles impliquées dans le mécanisme de défense immunitaire. Leur mode d'action les rend toujours efficace mais moins toxiques. Au final, la complexité du système immunitaire humain nécessite que les laboratoires continuent à rechercher de nouvelles voies thérapeutiques permettant d'obtenir un équilibre entre efficacité et tolérance pour une meilleure survie et qualité de vie des patients.
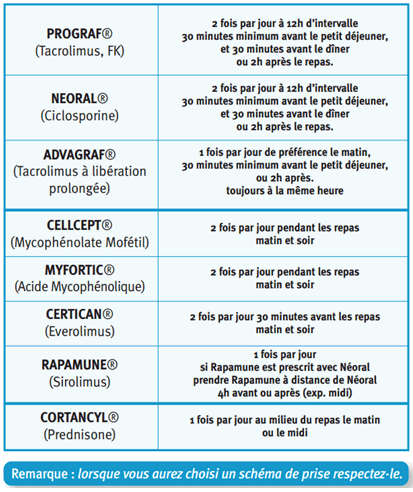
Immunosuppresseurs:
Après une transplantation, les médicaments immunosuppresseurs sont indispensables pour éviter le rejet du greffon. Tous les médicaments cités ci-dessous ont chacun une action spécifique en agissant sur un point différent du système immunitaire. Ils sont le plus souvent utilisés en association. Pour la réussite de la greffe et sa durée, la prise du traitement doit être rigoureuse. Pour cela, il est nécessaire de respecter les horaires, le dosage, et de venir aux consultations médicales. Les immunosuppresseurs et leurs dosages seront susceptibles d’être modifiés de temps à autre au cours de la vie du greffon.
Perrine Bonte